Leziunile meniscale

Ce este meniscul?
Meniscurile sunt două structuri fibrocartilaginoase în formă de semilună, situate între femur și tibie — meniscul medial (intern) și meniscul lateral (extern).
Rolul lor este de a amortiza șocurile, de a distribui uniform greutatea în articulație și de a asigura stabilitatea genunchiului în timpul mișcărilor de rotație și flexie.
Meniscul funcționează ca un „tampon” natural: fără el, presiunea pe cartilaj crește semnificativ, accelerând apariția artrozei.
Leziunea de menisc
O leziune meniscală reprezintă ruptura parțială sau completă a fibrelor cartilaginoase, apărută fie printr-un traumatism acut, fie prin uzură progresivă (degenerativă).
Poate fi izolată sau asociată cu alte leziuni (ligament încrucișat anterior rupt, contuzii, condropatii).
În funcție de formă și localizare, există mai multe tipuri de rupturi meniscale, cu implicații diferite asupra stabilității și tratamentului:
- Ruptură longitudinală – apare paralel cu marginile meniscului, de obicei în zona vascularizată; dacă se extinde, poate evolua spre ruptură în toartă de coș.
- Ruptură în toartă de coș – fragmentul rupt rămâne atașat la capete, dar se deplasează central, blocând extensia genunchiului („blocaj meniscal”).
- Ruptură radială – se produce perpendicular pe circumferința meniscului, afectând continuitatea structurală și stabilitatea; frecvent la meniscul lateral.
- Ruptură orizontală – separă meniscul în două straturi (superior și inferior), adesea de natură degenerativă, la pacienții peste 40 de ani.
- Ruptură complexă – combină mai multe direcții de fisură (orizontală, radială și longitudinală), ducând la fragmente instabile, greu reparabile.
- Leziune de ramp – afectează zona posterioară a meniscului medial, la inserția capsulară; apare frecvent asociată cu ruptura LIA.
- Leziune de tip root (rădăcină meniscală) – detașarea completă a inserției meniscului de pe platoul tibial, echivalent biomecanic cu o meniscectomie totală.

Cauze
- Traumatice: mișcare de torsiune a genunchiului, pivotare pe piciorul fixat, aterizare incorectă după o săritură.
- Degenerative: uzura progresivă a meniscului la persoanele peste 40–50 ani, adesea fără un traumatism clar.
- Leziuni asociate: ruptură LIA, condropatii, laxitate articulară.
Simptome
- Durere localizată pe linia articulară (internă sau externă), accentuată la flexie, urcat-coborât scări sau la rotirea genunchiului.
- Blocaj articular (în special la rupturile în toartă de coș) — imposibilitatea de a întinde complet genunchiul.
- Senzație de instabilitate sau “cedare” la mișcări bruște.
- Umflare (revărsat articular), mai ales după efort.
- Zgomote sau clicuri la mișcare.

Diagnostic
- Examen clinic: teste specifice (McMurray, Apley, Thessaly) ce provoacă durere sau blocaj caracteristic.
- Imagistică:
- RMN (rezonanță magnetică nucleară) – metoda standard de diagnostic; arată tipul, localizarea și extensia rupturii, precum și eventualele leziuni asociate (root, ramp, LIA).
- Artroscopia – metodă diagnostică și terapeutică în același timp.
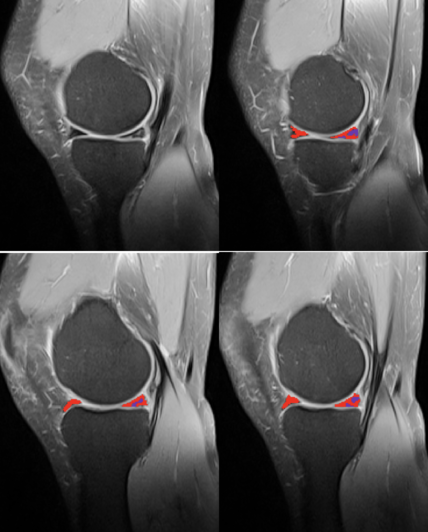
RMN genunchi cu leziune menisc medial

Reconstructie 3D meniscuri
TRATAMENTUL
Tratamentul depinde de vârsta pacientului, tipul de leziune, vascularizația meniscului și nivelul de activitate.
Tratament conservator
Indicat pentru leziuni mici, stabile, aflate în zona periferică vascularizată („zona roșie”):
- Repaus, gheață locală, compresie, elevare (protocol RICE).
- Medicație antialgică / antiinflamatoare.
- Kinetoterapie pentru tonifierea musculaturii și restabilirea mobilității.
În caz de rupturi mari, instabile sau simptomatice, se recomandă tratamentul artroscopic:
- Sutură meniscală (menisc repair): conservă meniscul, favorizând vindecarea naturală (ideal pentru leziuni ramp, root, toartă de coș).
- Meniscectomie parțială: se îndepărtează doar fragmentul rupt, păstrând restul meniscului.
- Reconstrucție de root meniscal: reinserarea rădăcinii meniscului cu ancore și fire speciale.
Scopul este păstrarea meniscului cât mai mult posibil, deoarece absența lui accelerează degenerarea articulară.

Meniscetomie partiala
Anestezia
Intervenția se efectuează sub anestezie spinală sau generală, în funcție de caz.
Consultul cu medicul anestezist are loc înainte de intervenție pentru evaluarea riscurilor și alegerea metodei optime.
Spitalizarea
Operația se efectuează, în majoritatea cazurilor, în regim de o zi, pacientul fiind externat după 24 de ore.
Convalescența
După artroscopie, genunchiul este imobilizat parțial cu o orteză fixa sau mobila , iar sprijinul complet se reia treptat.
Durata de recuperare variază între 4 și 12 săptămâni, în funcție de tipul leziunii și tehnica utilizată.
KINETOTERAPIA
Recuperarea funcțională este esențială pentru restabilirea mobilității, forței și stabilității.
Protocolul de kinetoterapie se personalizează în funcție de tipul leziunii și intervenției:
- Faza I (0–3 săptămâni): controlul durerii, reducerea inflamației, mobilizare pasivă.
- Faza II (3–6 săptămâni): întărirea musculaturii cvadricipitale și reluarea mersului normal.
- Faza III (6–12 săptămâni): exerciții proprioceptive, reeducare sportivă.


