Leziunile de cartilaj condropatia

Ce este condropatia?
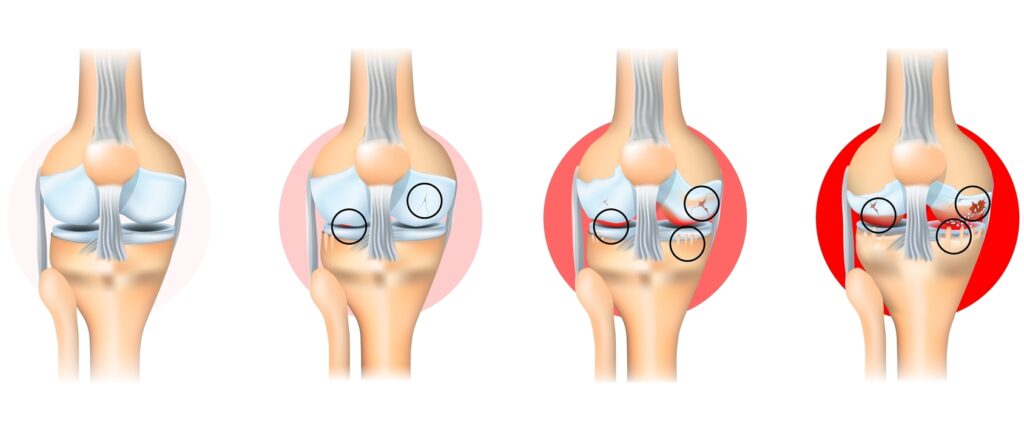
Condropatia (sau leziunea de cartilaj articular) reprezintă deteriorarea progresivă sau traumatică a cartilajului care acoperă suprafețele articulare ale genunchiului — în special rotula (patela), trohleea femurală și condilii femurali.
Cartilajul articular este un țesut neted, elastic și lipsit de vase de sânge, care permite mișcarea lină a articulației și distribuția uniformă a presiunii.
Atunci când acest strat se fisurează, se subțiază sau se desprinde, suprafețele osoase încep să se frece între ele, provocând durere, inflamație și uzură progresivă.
Condropatia este o afecțiune frecventă la persoane tinere active, sportivi, dar și la pacienți de vârstă mijlocie, în cadrul proceselor degenerative incipiente.
Cauze
- Traumatisme directe sau microtraumatisme repetate – lovituri, torsiuni, suprasolicitare sportivă.
- Instabilități articulare – luxații de rotulă, rupturi ligamentare (LIA), deviații axiale.
- Malpoziții ale rotulei – patelă înaltă, displazie trohleară, aliniere vicioasă femuro-patelară.
- Supraponderabilitate – crește presiunea asupra cartilajului.
- Leziuni meniscale netratate – reduc suprafața de contact și cresc stresul articular.
- Tulburări de vascularizație sau metabolism osos (osteocondrite, necroze).
Condropatia poate fi localizată (o zonă mică de cartilaj afectat) sau difuză, implicând întreaga articulație — caz în care evoluează spre artroză.
Simptome
- Durere anterioară de genunchi, accentuată la urcat sau coborât scări, la ghemuire sau stat prelungit pe scaun („semnul cinematografului”).
- Senzație de frecare sau zgomote (cracmente) la mișcare.
- Umflare ușoară (revărsat articular) după efort.
- Rigiditate și senzație de tensiune în genunchi.
- În cazurile avansate, limitarea mișcării și durere în repaus.
Simptomele sunt adesea nespecifice la început, motiv pentru care diagnosticul precoce este important pentru prevenirea degradării definitive a cartilajului.

Traumatism sport genunchi
Diagnostic
- Examen clinic: evidențiază durerea localizată, crepitațiile și eventuale anomalii de aliniere.
- RMN (rezonanță magnetică nucleară): metoda de elecție, arată grosimea cartilajului, fisurile, defectele focale sau expunerea osului subcondral.
- Artroscopia: confirmă și permite evaluarea directă a suprafeței articulare, fiind adesea și terapeutică.
- Scoruri de severitate: Outerbridge (gradele I–IV), care descrie profunzimea și extinderea leziunii.
Tratamentul
Tratamentul depinde de dimensiunea, localizarea și profunzimea leziunii, dar și de vârsta și nivelul de activitate al pacientului.
Tratament conservator
Indicat în stadiile ușoare (gradele I–II):
- Repaus relativ și modificarea activităților care agravează simptomele.
- Medicație antialgică / antiinflamatoare.
- Suplimente condroprotectoare: glucozamină, condroitin sulfat, colagen tip II.
- Infiltrații intraarticulare:
- Acid hialuronic – lubrifiere și protecție a cartilajului.
- PRP (plasmă bogată în trombocite) – stimulează regenerarea țesutului condral.
- Kinetoterapie: exerciții de tonifiere a cvadricepsului, stretching și reeducare funcțională.
- Fizioterapie: laser, magnetoterapie, ultrasunete, crioterapie.
Scopul tratamentului conservator este reducerea durerii și prevenirea progresiei leziunii.
Indicat în cazurile în care durerea persistă sau defectul de cartilaj este semnificativ (gradele III–IV).
Se efectuează artroscopic și are scopul de a restabili suprafața articulară.
Principalele tehnici utilizate:
- Shaving / Debridare artroscopică: îndepărtarea fragmentelor instabile de cartilaj.
- Microfracturi: crearea de mici orificii în osul subcondral pentru a stimula formarea unui țesut cartilaginos nou (fibrocartilaj).
- Mosaicplastie (osteocondral autograft transfer): transfer de cilindri osteocondrali din zone neportante.
- Membrane regenerative (Regen) sau matrici biologice speciale: acționează ca un suport tridimensional pentru regenerarea țesutului cartilaginos și refacerea suprafeței articulare.
- Tratamente biologice avansate: combinații PRP + matrix colagenic sau terapii cu celule stem.
Scopul este refacerea unei suprafețe articulare stabile și netede, care să permită reluarea activităților zilnice fără durere.

Infiltartie genunchi
Tratament chirurgical
Indicat în cazurile în care durerea persistă sau defectul de cartilaj este semnificativ (gradele III–IV).
Se efectuează artroscopic și are scopul de a restabili suprafața articulară.
Principalele tehnici utilizate:
- Shaving / Debridare artroscopică: îndepărtarea fragmentelor instabile de cartilaj.
- Microfracturi: crearea de mici orificii în osul subcondral pentru a stimula formarea unui țesut cartilaginos nou (fibrocartilaj).
- Mosaicplastie (osteocondral autograft transfer): transfer de cilindri osteocondrali din zone neportante.
- Membrane regenerative (Regen) sau matrici biologice speciale: acționează ca un suport tridimensional pentru regenerarea țesutului cartilaginos și refacerea suprafeței articulare.
- Tratamente biologice avansate: combinații PRP + matrix colagenic sau terapii cu celule stem.
Scopul este refacerea unei suprafețe articulare stabile și netede, care să permită reluarea activităților zilnice fără durere.

Condroplastie matrici regeneten

Mozaicplastie
Anestezia
Intervenția se efectuează de regulă sub anestezie rahidiană sau generală ușoară, în funcție de durata și complexitatea gestului chirurgical.
Consultația preanestezică stabilește metoda optimă.
Spitalizarea
Spitalizarea este scurtă — 1–2 zile, în regim de chirurgie de o zi pentru majoritatea cazurilor.
Convalescența
După intervenție, genunchiul este protejat cu orteză fixa și se evită sprijinul complet timp de 2–4 săptămâni, în funcție de tehnica folosită.
Reluarea activităților se face progresiv, cu control medical periodic.
Recuperarea completă poate dura 3–6 luni, iar în cazurile complexe chiar până la 1 an.
Kinetoterapia
Kinetoterapia este esențială pentru refacerea funcției articulare și pentru stimularea regenerării cartilajului.
Programul de recuperare este etapizat:
- Faza I (0–4 săptămâni): mobilizare pasivă, contracții izometrice, controlul inflamației.
- Faza II (4–8 săptămâni): exerciții de flexie progresivă, tonifiere cvadriceps, bicicletă staționară fără rezistență.
- Faza III (8–12 săptămâni): exerciții proprioceptive, creșterea rezistenței musculare.
- Faza IV (3–6 luni): reeducare la efort, reluarea activităților sportive ușoare.

